四期肺癌患者的重离子质子治疗经历
热度:1617
患者档案:平井先生
性别:男性
病名:转移性肺癌、Ⅳ期b
年龄:64岁
2007年3月13日上午
由于背部、前胸、脖子疼痛和肩膀酸痛到成形外科就诊,初步诊断为颈椎疝出。但我对结果有怀疑,因此预约做了胸部X线检查,结果在左肺上叶和中叶发现了 高尔夫球大小的异常阴影,立即接受了CT复查,在肺门部和右肺中叶分别看到了7cm和2cm的异常阴影。由于需要呼吸科医生的诊断,前去附近的大学附属医 院就诊。
当天下午
大学附属医院的呼吸器内科就诊,根据成形外科的CT,鉴别诊断为肺癌、根据纵隔的情况又怀疑是恶性淋巴瘤,结合年轻时的病史,也有可能是性腺外胚胎瘤。
3月17日
带着成形外科拍摄的CT前往癌症专科医院。诊断结果——“毫无疑问是转移性肺癌,原发部位是肺门或前纵隔”。
2007年3月18日
强化CT检查的结果:原发灶位于肺门,大小约为6cm×7cm×10cm,确认在肺野有三处较大的转移灶,分别为4.5cm、3.5cm、 2.5cm。除此以外还有20多个2~3cm大小的点状异常阴影,从影像所见来看,情况是相当严峻。医生的意见是必须接受全面诊断和综合治疗,于是我向国 立癌症中心中央医院预约就诊。
2007年3月 日本国立癌症研究中心
2007年3月19日
在国立癌症中心中央医院呼吸器内科首次就诊。我花了两个多小时接受了血液检查、胸透、动脉血检查、肺活量、心电图等检查。检查结束后,我前往患者候诊室,听取了检查结果:血液检查中胆红素(黄疸)偏高,但尚算正常,肺功能也是良好。
肿瘤标志物虽为阴性,但从影像看来基本是进展期了。
从明天开始往返医院,20日进行全脑MRI,22日进行胸部CT,23日进行胸部MRI的检查,26日住院一晚两天,接受针刺活检。
而正式的住院治疗暂定于4月4日左右。
2007年4月4日
入住癌症中心,在第二天与家人一起听取检查结果的说明和知情同意。
病名:肺门原发低分化鳞状细胞癌,主要的转移灶有三处,整个肺部散布着将近20处小病灶。脑、骨、腹部没有转移,分期为 IVb。PETCT中的FDG浓聚度为10~12max(如果FDG在全身均匀扩散的话则为1),从浓聚度来看,与鳞状细胞癌的诊断并无矛盾。
治疗方案:每隔三周接受一次紫杉醇+卡铂的化疗,体表面积为1.8~2m,因此计划剂量为紫杉醇360mg,卡铂700~800mg。
由于有广泛转移,且在动脉、气管、食道疑有浸润和粘连,因此手术和放疗不在备选方案中。虽说急救时的挽救手术或许适合,但在目前情况下勉强实施这种手术没什么帮助。
2007年4月1~6日
与国立癌症中心的肝胆内科医生面谈。
由于胆红素偏高(5mg/dL:正常数值为1mg/dL以下),因此听取了主治医生的讲解,胆红素为血红素分解后的废物,是分解过度、排出不全,或者是影响肠内循环的疾病的指标。由于其他血液检查结果为正常值,因此医生判断为是体质性黄疸,一边随访观察一边化疗。
2007年4月以后
虽然在医学上没什么意义,但我还是把为做化疗的准备事项列出,对各项内容会另行探讨,这些都是与化疗紧密相关的。
饮食:从以肉类蛋类为主的饮食转变为以玄米和蔬菜为主。
休养:工作全面停止,专心治疗。
运动:为保证肺功能和血流,进行适度的运动。
睡眠:以每天睡六小时以上为目标,并且确保在晚上十点到清晨两点这一时段的睡眠。
替代疗法:暂不使用。
其他:每隔三天做一次桑拿。
而询问主治医生时,给予患者的注意事项只有禁烟和注意点滴漏出。
我的战略是彻底防御和保存体力,调整肠内平衡,维持体内水分和肺功能,利用抗癌剂阻止病魔的出招,或者至少要削弱其攻击力。直至比赛结束的钟声敲响之前,闪避病魔的致命攻击。到比赛裁定之前,我会在国立癌症中心这个角落里与优秀的医生商量对策,同时努力逃脱魔掌。
2007年4月9日
化疗第一天
下午1点开始投药。在打过止吐、护胃和防止过敏的预备药剂点滴之后,进行了3小时的紫杉醇和1小时的卡铂点滴。
下午6点点滴结束,未发生什么过敏和休克反应,也没有身体状况的变化,第一天治疗顺利结束。
2007年4月16日、23日
从化疗开始已经过了一周,从第二周的胸部X光片的结果,看到病灶有明显缩小。
第一周:原发的边长从70mm缩小到约65mm,转移灶的直径从35mm缩小到33mm。
第二周:原发缩小到约60mm,转移灶缩小到30mm。
虽然我和实习医生都觉得效果令人满意,但主治医生的评价却是“第一周:考虑到药物机理和降解速度,效果出现要待数周以后,现在持保留意见”。
第二周:从影像上可以看出肿瘤没有增大,但胸部X光检查的目的是为了确定是否有不良事件发生,关于效果的正式诊断要看6周以后进行的CT检查。
2007年4月24日 出院
从4月4日开始的20天住院生活结束了,为了观察第一疗程化疗的副作用,入院是必须的。虽然有骨髓抑制带来的贫血,但体力下降却更为显著。
2007年6月27日 四疗程化疗后拍摄CT
回顾至今为止的治疗效果,决定下一步治疗方案。两疗程化疗结束后的CT显示原发灶与转移灶的直径都缩小到原先的70%左右。四疗程化疗结束后,直径缩小到40%。
2007年7月22日化疗第五疗程
在第五疗程中骨髓抑制接近最低点时,感染症找上门来。我经历了此生中最严重的高烧、下痢和体力低下,这为治疗带来了困难。原定8月3日开始第六疗程化疗,由于血液状态恶化而延期了。
2007年8月13日化疗第六疗程第六天
主治医生的意见是:CR、判定为完全缓解。进入随访观察阶段,最初为每月一次,半年后为三个月一次。
随访观察
2007年8月27日 国立癌症中心门诊
化疗第六疗程第20天 白血球回复到2900,拜托主治医生开始第7疗程。9月2日白血球回复到4300,决定在9月7日进行最后一次化疗。好处是:对于中等程度大小的病灶有根 治的可能;坏处是:骨髓抑制的恢复会比较慢。而对于可能增加休克症状风险的第8疗程,我和医生一致认为应该避免。
随访观察(复发的征兆)
2007年9月19日第7疗程的第13天 国立癌症中心门诊
对9月14日拍摄的PET-CT进行研究。
核医学科医生的意见是“从影像上未见异常,确认转移灶消失。胸骨表面有浸润,SUVmax=2.31。
主治医生的意见是:虽然肺部SUV超过2时需要再次精查,但由于这种测量误差本就较大,所以没什么问题。询问过核医学医生,认为是化疗过后的反弹(轻微的炎症反应)。
随访观察(对于复发的具体对策)
对于远端转移和复发的治疗方针是有限的。我本已是四期患者,按顺序来说二线化疗是备选。下面是综合了对主治医生、国立癌症中心的肺外科医生、放疗科医生的咨询结果和我在网上的调查结果所得出的治疗备选方案。
方案1 追加化疗:与紫杉醇有同样药物机理的多帕菲为第一候选。其他顺次方案是TS-1。铂类药物在初次化疗中就会以高剂量投放,考虑到积聚效应我还是想尽量避 免。所以吉西他滨+铂类等的方案的优先程度就下降了。虽然骨髓抑制已经恢复了80%,但我还是想再停药一段时间。
方案2 靶向治疗:易瑞沙对于鳞状细胞癌的命中率还是比较低的,虽然听说特罗凯对于EGFR无变异的患者也有效,但考虑到现在的病情,或许更适合作为保留方案吧。
方案3 手术:外科手术的难度不算高,虽然通常来讲四期患者不适合手术,但还是有疗效显著的案例。如果患者希望的话是可以实施手术的。只不过考虑到原本肿瘤的大小 和恶性程度,估计以外科手术方式剥离组织还是比较困难的。而且是要对肺部的一部分、胸骨、血管、淋巴等实施广泛切除手术,侵袭性大,而且在手术范围以外出 现复发时会有负面影响。即使没有复发,生活质量也会相当低下。根据至今为止的数据和手术规模/利益的角度来考虑,目前放疗应该是第一选择吧。
方案4 放射线治疗:如果是三维照射,在国立癌症中心中央医院也能做。问题是部位很棘手,无法避免对胸骨和脊髓的损伤。国癌的东医院正在实施质子治疗,但不向他们咨询是不知道适不适合质子治疗的。
方案5 细胞免疫治疗:WT1抗原治疗在我印象里还是评价不错的。问题是之前以最大剂量接受化疗,而且才过了两个月,所以或许可以作为未来的疗法选择吧。
方案6 射频消融或冷冻疗法:原发灶的面积太大且形状复杂,可能会对部分病灶有效果,但大范围控制的失败可能性很大。
方案7 经导管灌注:从范围大小、形状以及药剂在骨面的分布程度等考虑,效果是个疑问,但或许作为局部治疗是个有根据的方法。
方案8 随访观察:是否应该下次PET CT检查的浓聚度升高也暂不处理,先观察其余病灶的情况再说?也许应该先待体力回复,再做出更正确的决策。
随访观察(复发)
2007年10月29日 国立癌症中心门诊
对第二次PETCT检查的结果进行讨论。胸骨周围SUVmax值上升到5.6。浓聚范围大约是5mm×10mm。核医学科医生的意见是“有复发可能, 需要密切随访”。主治医生的意见是“从CT影像来看没有异常,但复发的可能性很大,需要探讨局部治疗”。我的判断是“这就是复发,希望立即采取再次治疗的 手段”。
如果没有PET这种检查手段,发现复发应该是在半年以后。没有多少时间让我犹豫了,我选择了重离子治疗。
重离子治疗(诊疗咨询)
2007年9月20日 放射线医学综合研究所 重离子医科学中心医院电话咨询
在化疗后的首次PET-CT检查之后,我打电话咨询了放医研。
我告诉医生,“虽有血行转移,但暂时缓解。在其他手段难以控制的部位有复发迹象。已经获得了原主治医的理解与支持”,后询问了适用重离子治疗的可能性,对方回答,需要准备介绍信和医疗信息,再来接受诊疗咨询。
10月15日 放射线医学综合研究所 重离子医科学中心医院 诊疗咨询
在诊疗咨询中,放医研医生的意见认为:化疗是相当有效的,对局部治疗也有帮助。但是转移灶复发的可能性依然存在,应该考虑照射后化疗。从化疗的效果来 看,肿瘤对于放射线的敏感度很高,所以利用质子或X光照射,获得充分效果的可能性也很大,所以综合判断或许应该继续在国癌治疗。
而我的回答是:自己已经获得了国癌主治医生的理解与后续治疗的支持。从体积换算来看,99.9%的癌细胞消失了,但残存部分的成分,其活性程度和分化 程度都不同,而如果存在性质截然不同的肿瘤干细胞时,就有可能会对放射线产生抵抗性。再考虑到追加化疗的可能,还是希望接受对身体的侵袭降到最低限度的疗 法。
最终还是没有得出结论,只好等到下次PET检查中确定是否有转移之后,再和呼吸科负责医生单独面谈。为此我决定在11月上旬~中旬预约放医研呼吸器门诊。
重离子治疗(决定日程)
2007年11月6日 重离子医科学中心医院 呼吸器门诊
对于10月29日拍摄的最新PET-CT,呼吸科主任医师的意见是:从影像所见、治疗经过和与其他治疗手段的比较等各方面来考虑,是适合重离子治疗 的。患部距离其他脏器较近,照射次数为12次,时间需要将近三周,需要连续进行照射。如果从现在开始安排,明年1~2月份可以进行照射。费用分为高度先进 医疗部分的314万日元和其他住院费等一般医疗费。
我的回答是:无论是化疗还是手术、放疗等局部治疗,对于原发灶的控制都很困难。还是希望能接受根治性高的重离子治疗。如有其他复发再另行考虑对策。幸好有PET-CT检查,可以及早发现复发,所以完全可以等到明年。
最后,经过对检查、固定器具、照射计划室等的询问和安排,放医研答应我治疗最快能安排在12月中旬。
重离子治疗(准备)
1、预备检查:(对于呼吸器,为了做支气管镜等检查必须住院)CT、脑部MR、PET、骨扫描、支气管镜检查等基本上是每位患者都要做的。
2、固定器具的制作:
我需要躺在照射台上一个温热而低弹的“垫子”上,等到垫子冷却之后就会硬化成与体型相若的模型。还要在身体上覆盖一层厚1cm,发热的塑料膜,等到这 个冷却之后也会变硬,用镊子和小刀打磨细节之后,就做成了我个人专用的固定器具。由于我的照射计划是从“胸部照射”和“背部照射”,所以制作了两种固定器 具。
3、CT模拟照射:
重现与实际照射状态完全相同的状态,在CT引导下对照射野和照射剂量进行模拟。
重离子治疗(说明与审查)
2007年11月27日 知情同意
放医研主治医生等人与我和家属一起召开了说明会议。
检查结果确认只有一处复发病灶。已经通过了重离子使用审查会和伦理委员会的审查,按计划从12月11日开始实施照射。
照射总计12次、胸部9次,背部3次,单次为4.5Gy/E,总计54Gy/E。将会在各个部位加入减速材料和过滤器,按照肿瘤的形状照射。由于原发灶很大,所以留出了5mm左右的照射边界。
这次虽然不必太担心,但由于照射野中也包含了少量食道,所以慎重起见每餐前都要饮用胃肠黏膜保护剂,另外辛辣、热烫和睡前饮食要禁止一段时间了。由于照射后的伤口愈合会很慢,所以要注意不要伤到粘膜,注意预防发生溃疡,也不要用力搓洗皮肤。
从下周就要开始正式照射了。
重离子治疗(照射)
2007年12月11日 重离子照射第一天
第一次照射在A室,每周的周一傍晚确定未来一周的照射计划,每位患者会拿到一张记载着每周顺序的纸。照射后就是自由活动时间。
照射计划显示屏
第一次是从胸部开始照射,我躺在照射台上,调整呼吸,安装上配合肿瘤形状的适形器,进行最终位置调整。按理说患者应是毫无感觉的,不仅没有疼痛,就连 正在照射这件事也意识不到。不过,我却感到了轻微而实实在在的冲击感,胸口处有种“噗哧”一下的感觉,打个比方的话,感觉更像是轻微的热脉冲。
照射平淡无奇的结束了,之后我便吃饭、洗澡、读书,毫无异样的度过了一天。
从第三天以后,连“电脉冲”也完全感觉不到了,对我来说,照射本身没什么特别可说的。
但从第三次照射以后,在散步时偶尔胸部会感到发痒。其实我知道这是原发灶正在缩小的感觉。如果有化疗生效时的经验,就会明白肿瘤缩小或肿瘤从骨骼、血 管上剥离的那种感觉。将给国立癌症中心的主治医生时,医生说“这怎么可能?”,但根据CT检查的结果来看,与我的感觉是非常一致的。
我觉得这次肯定是生效了,而且这仅仅是照射的第三天。
重离子治疗(疗效判定)
2007年12月28日 第一次影像诊断
在最终照射日的28日进行CT摄影,这天的下午与放医研主治医生、负责医生面谈。
从原则上讲,疗效评估是要通过影像诊断进行的。
1、照射最后一天:第一次疗效评估
与其他放疗相比,重离子在很短的时间就能完成照射(所有患者的平均照射次数在13次左右)。通常不会立即出现效果与副作用(一般的癌症在2~3周之内在影像上是看不到变化的)。
2、照射后1个月,第二次疗效评估
如果快的话,就会开始见到效果了。另外一方面,在很多情况下也会开始出现肺纤维化等不良事件。
3、照射后三个月,第三次疗效评估
进行正式的疗效评估。经过三个月左右,炎症也已经逐渐消退,已经可以通过PET检查评估效果。
胸骨背面的病灶用单纯CT评估是比较困难的,主要是以PET-CT的浓聚度作为判定标准。PET作出的正确评估要等到3个月以后,这是因为由放射线照射带来的伪阳性的可能性很高。
第一次评估对于效果没什么可特别期待的,不过,在普通CT的所见中,对于胸骨浸润的部分有厚度明显变薄的印象,而这正是之前的化疗卯足力气也未见到变化的部分。
放医研主治医生的判断也同样认为“这是良好的迹象”。随后我就进入随访观察阶段,从放医研出院了。2007年的治疗至此结束。
发现盆腔转移
下图为2008年5月22日拍摄的MRI影像。
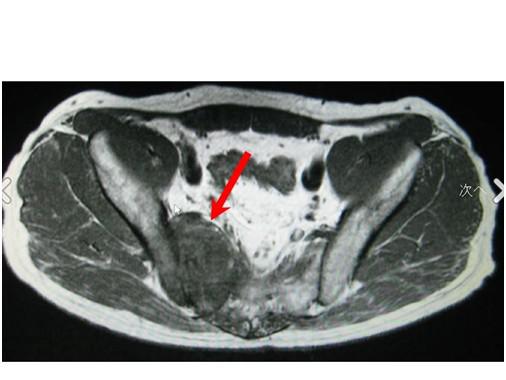
在髂骨及骶骨见骨质破坏与周边软组织浸润。虽说从今年2月开始我就有自觉症状,但直到5月才正式确认是转移。
2月 开始感到大腿根部疼痛。但在放医研拍摄胸部和盆腔CT,除了确认肺部的转移灶复发以外,其他并无异常。
3月 在放医研接受骨扫描、PETCT、胸部和盆腔部CT等精密检查,结果是除肺部复发以外没有异常。在国立癌症中心的胸部和盆腔CT,结果也是除了肺部复发病灶以外没有异常。但我的大腿越来越疼,渐渐已经不能坐了。
4月 由于3月底的精密检查并未发现问题,因此我去了正骨医院、尝试了针灸和热敷,最有效的是一种叫做AKA的康复手法,暂时减轻了我的痛苦。
5月 向国立癌症中心预约了盆腔MRI检查,终于发现了转移。
从结果来说,我的转移是属于没在骨扫描上显现出来的类型。即使利用PET检查,直到3月末也属于那种“大小”与“部位”都难以察觉的转移。虽说是盆腔转移,但自觉症状却位于由坐骨神经传导的大腿部位。我的肿瘤发展速度真是奇快啊。
真可说是屋漏偏逢连阴雨。如果在2月份就预约大腿根部和盆腔的MRI,那么大概在3月,病灶处于2~3cm大小时就能发现了。
盆腔转移(决定治疗方针)
总结一下截止到6月9日的病情:左肺上叶的转移灶复发,直径约12mm。没有原发灶复发和其他肺内转移。对于胸骨的重离子治疗部位未出现明显的肺纤维化和肺炎。这次治疗的主题将是盆腔内骨转移和浸润到髂骨周围的肿瘤。
主治医生的治疗计划是:1、首先对盆腔行放疗(照射剂量为3Gy×10次,总计30Gy,目的是阻止病情进展和缓和疼痛) 2、观察放疗情况之后再决定上不上二线化疗。(候选化疗药为多帕菲)
但我的病灶是化疗缓解后又进展的病灶,所以已经不能对化疗抱有多大期望了。一旦发生盆腔内播种就无计可施了,所以现在只能期望放射线治疗。
对于普通放疗,我的想法是:
1、30Gy的普通放疗照射目的在于止痛,而且只能控制半年左右。现在匆匆忙忙的照射的话,可能会影响将来接受重离子线治疗的机会。
2、对于进展如此迅速的病灶,化疗可能会起到一定程度的作用,当然也有全身转移的可能性,总之现在不想在普通放疗上犹疑不决。
主治医生对此的回答是:重离子治疗是完全不适合的,即使化疗生效,也很难认为将来有接受重离子治疗的可能。现在处于相当严峻的状态,偏偏化疗的奏效率 只有30%。考虑到复发和转移,几乎不能对病灶缩小抱有期望。首先可以尝试一下化疗,最不后悔的化疗方案应该是顺铂+吉西他滨吧。化疗的疗效评估将在3周 内进行,如果肿瘤进展依然没有停止,那么就立即采取放射线治疗。
盆腔转移(化疗的效果)
化疗治疗将从6月10日开始,直到9月3日的4个疗程结束后暂停。化疗方案为顺铂+吉西他滨。
一般来说,化疗的效果评估至少需要一个半月左右,但这次最长只有三周,所以说每天都要在“效果”与“限度”之间进行权衡。
虽然CT检查中发现的直径12cm的左肺上叶复发病灶并非这次的主要治疗对象,不过在化疗六天之后,见到病灶明显缩小。因此我与主治医生都判断“化疗是可以见到效果的”。
在化疗第三周时也进行了盆腔MRI检查,但评估结果是“仅有略微缩小”。虽没像胸部病灶那样有显著的效果,但能让这么大且还在持续增大的病灶停止生长,转而缩小也很有好处的。
所以总结一下化疗的效果就是:肺内转移灶复发在三个疗程后基本消失,而盆腔转移在一个疗程后仅有些微缩小,之后就一直没有变化。
盆腔转移(调整为放射线治疗)
我的癌细胞正以惊人速度成长,大约每过24天体积就增加一倍。所以从化疗调整到(重离子)放疗的时间越短越好,从希望接受照射的时间倒推,现在就有必要把治疗和检查日程确定下来。
2008年8月20日 在国立癌症中心咨询
主治医生的意见:从影像上来看,到第3疗程结束时,病灶的缩小也停止了。下面有三个治疗备选方案:
1、更换化疗方案,继续进行化疗;
2、调整为放疗;
3、再做一个化疗疗程后,调整为放疗。
我的意见是:希望再继续一个疗程的化疗,争取在10月份接受重离子治疗。
于是将最后一个疗程——第4疗程的开始日期定为8月27日之后,我就出院了。
8月26日 放医研门诊咨询
我的意见是:肺转移灶暂时已经消失,希望能对骶骨行16次总计70Gye的治疗。化疗的效果已经开始下降,10月份已是极限,无论无何我都希望接受重离子治疗。
防医研的主任医师说:虽然肺转移灶已经全部消失,但对于复发部位还是应该警惕。针对肺癌的骨转移至今没有太多的治疗经验,无论如何都需要和骨与软组织肿瘤科的主任医师进行技术上的商榷后才能给出答复。
随后,我在9月中旬接到电话,告诉我适合重离子治疗。
盆腔转移(重离子治疗)
针对骶骨及周边组织的照射剂量和日期确定如下:
从2008年10月1日到21日进行12次照射,剂量为4.8GyE×12次=57.6Gye;从正背面、右侧和左斜后方三个方向进行照射。
照射患部的大小约为70mm×50mm×80mm,虽然面积比较大,但是却能充分纳入照射范围。
在第一天的照射中,我又感觉到了那种“噗哧”一下的热脉冲之感(当然既无疼痛也无热感,只是极为轻微的感觉而已)。
不过在第一天和第二天照射数小时之后,感到了类似烧灼的疼痛,但这只是我自己的情况,其他患者几乎没有这样的例子。
但仅仅难受了两三个小时,过去之后就变得非常轻松了。
第三天之后就没有感觉了,照射对患者来说和躺着休息没什么两样。
不过,一种在高尔夫球场顶着日晒似的“倦怠感”却一直持续到照射结束。在盆腔等部位有较大病灶时,也是有其他患者体验过这种倦怠感的。
癌症的疼痛会从照射第一次之后大幅缓解,在约一个星期之后,就减少了羟可酮(止痛剂)的用量,在第七次照射以后就完全不需要了。另外感觉有放疗引发的轻微炎症,所以一天服用两次乐松。
唯一要注意的事情就是每天摄入2L以上的水。

这是放医研医院的候诊大厅兼接待室,比我想象的更有医院气息。

经过地下走廊前往重离子楼接受治疗,在照射的最后一天,我已经能在走廊里跑步往返了。
从病房五层望去的清晨风景,下面是稻毛区区政府和平时经常散步的穴川中央公园。
盆腔转移(重离子照射剂量)
下图为2008年10月针对盆腔的重离子照射计划。
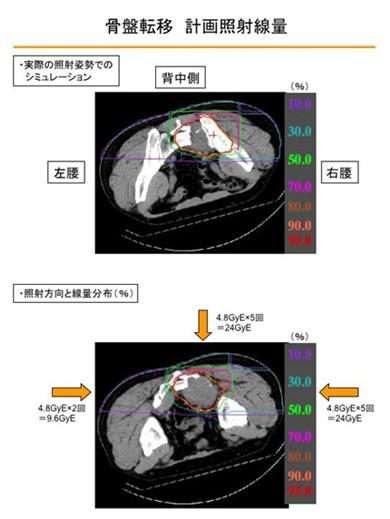
模拟照射是按照实际的照射姿势进行的,这次是“斜俯卧”。盖上实际的固定器具,花了大约一个小时的时间。(但我总是只花30分钟就完事了)
盆腔转移(重离子照射后1个月的定期检查)
2008年11月25日 放医研治疗一个月后的定期检查,第二天26日去国立癌症中心接受定期检查。
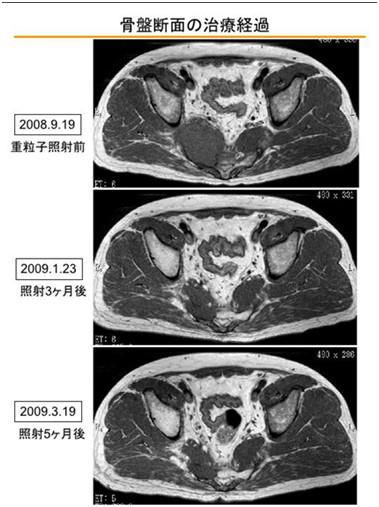
下图为照射患部的MRI影像。第一张是从髂骨到骶骨的薄层横截面的变化
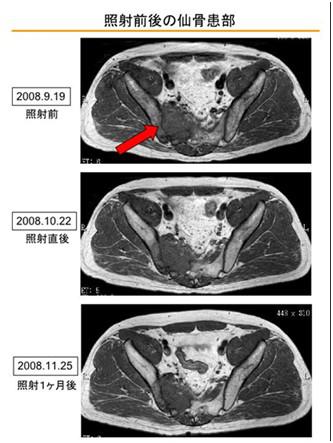
第二张是从髂骨进展至盆腔的肿瘤变化,疗效评估为“缩小倾向”。
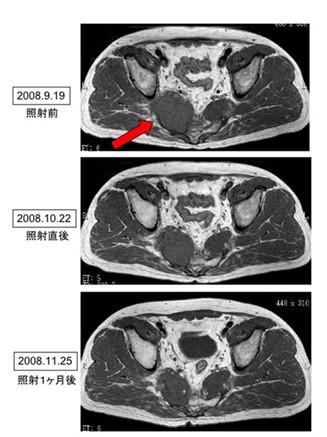
与肺部等病灶不同,肌肉填充的地方难以判断变化,不过,仔细观察的话就会发现原本被压迫的肌肉正在缓和,已经相当接近于正常状态了。
自觉症状比影像更有改善,照射后已经不疼了,虽然坐下的时候还有点难受。比如说几个月前坐下时有坐在网球上的感觉,现在则像是坐在手帕上,睽违十个月之久,我终于能好好的坐着了。
根据CT所见,肺、肝脏、肾脏和胰脏等均无异常,也没有胸水。不过5月的CT检查中还能看到少量的心囊积液。不过放医研与国立癌症中心的判断都是“无需担心对纵隔的放疗副作用”。
关于下次化疗,国立癌症中心的主治医生的判断为“目前没有必要”。我虽然曾经考虑从12月份开始进行多西他赛+择泰的化疗,不过现在既然已经没有自觉症状,所以觉得还是有必要休息一段时间了。
因此,我决定等到明年一月,看看治疗后3个月的检查结果再判断下一步的治疗方案。
盆腔转移(重离子照射后三个月的检查结果)
从2009年1月下旬到2月上旬,在重离子照射三个月后接受了复查。不是我夸张,我的检查项目相当之多,而且是在放医研和国立癌症中心分开检查,再加上医疗保险的限制等大约要花费两周时间。
从结论来说“虽然左上叶还有可疑的复发病灶,但治疗结果是良好的”。
肺:PET检查中在左上叶的转移部位有轻微的浓聚,无胸水,建议随访观察。
腰部:病灶显著缩小,照射第三个月已经恢复到接近正常状态的水平,但骶骨依然有骨质破坏。
骨转移:骨扫描中未发现有骨转移。
脑部:没有脑转移,仅有轻微的眩晕和耳鸣。
心脏:少量心囊积液。这次有减少倾向,未确认为癌性积液,不到影响心功能的程度。心律过速也从100次/分恢复到80次/分。
肺功能:肺活量4.4L(2008年3月)减少到3.8L(2009年1月),即便如此也一直处于标准范围之内。考虑到疼痛、肺部照射和化疗等这一年来的经历,这已经是非常好的结果了。
血液:基本恢复正常。
目前症状:腰部和大腿部的疼痛缓解,臀部还残留着一些麻痹感。无咳嗽气短的现象,手腕、颈部、肩部等的疼痛基本消失。照射部位的肌肉稍有僵硬之感,这是由于放射线造成的蛋白质硬化导致的。
放医研与国立癌症中心都认为没必要再做治疗了。不过从至今为止的治疗经过来看,我还是希望能在国立癌症中心接受化疗。因为从个人观点来看,左肺上叶虽为缓解状态,但数月之内复发的可能性很高,目前正在探讨治疗方法。
盆腔转移(重离子照射三个月后的检查——盆腔转移影像)
2008年10月对盆腔的重离子治疗3个月后的影像如下所示:
髂骨部位:明显改善,但依然存在骨骼的再次钙化。
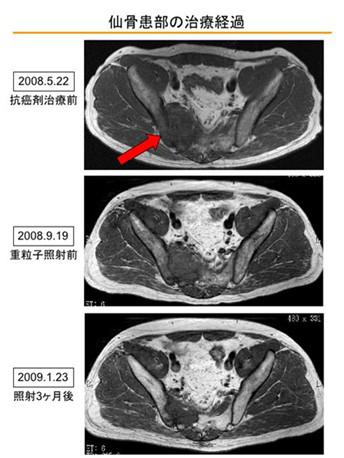
盆腔:经过良好,疼痛完全消失。
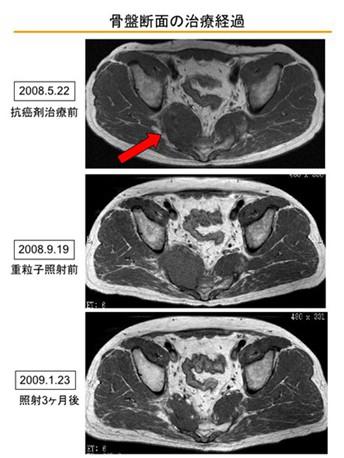
臀部还残留着若干麻痹感,但对于日常生活和睡眠已经毫无影响了,只不过为了慎重起见,全力猛跑和高尔夫要停一阵子了。
原本出现骨质破坏和神经坏死的患部疼痛已经完全消失这点,让我颇感意外,本来以为即使病灶完全消失,但多少会留下一些障碍或者疼痛什么的,看来到明年年初以后就能正常活动了。
盆腔转移(重离子照射髂骨五个月后的检查)
在放医研接受定期复查,对重离子照射后的盆腔拍摄了MRI。影像上可以看到病灶在持续缩小。从大小上来说已经接近正常组织,不过,骨骼的恢复尚未完全。
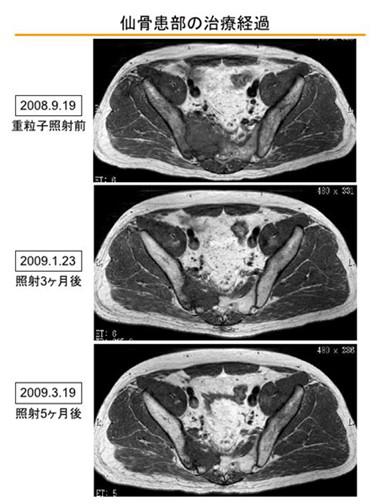
下图为盆腔内进展部位的薄层横截面